Revisión de los
criterios del National Institute on Aging y de la Alzheimer’s Association de
1984 para el diagnóstico de la demencia causada por la enfermedad de Alzheimer.
Dres.
Guy M. Mc Khanna, David S. Knopmanc, Howard Chertkowd,, Bradley T. Hymanf, Clifford
R. Jack, Jr. y colaboradores
Alzheimer’s & Dementia -(2011) 1–7
Alzheimer’s & Dementia -(2011) 1–7
1. Introducción
En el otoño de 1983, el National Institute of Neurological and
Communicative Disorders and Stroke (NINCDS) y la Alzheimer’s Disease and
Related Disorders Association (ADRDA) formaron un grupo de trabajo para
establecer los criterios para el diagnóstico clínico de la enfermedad de
Alzheimer (EA). El grupo abordó temas relacionados con la historia clínica,
semiología y pruebas neuropsicológicas y de laboratorio, para luego entregar un
informe que fue publicado en julio de 1984. Los criterios de ese informe, comúnmente
denominados criterios NINCDS-ADRDA, han sido bastante exitosos y fueron
utilizados durante 25 años. Estos criterios han sido confiables para el
diagnóstico presuntivo de EA, y más de una docena de estudios
clínicopatológicos han tenido una sensibilidad del 81% y una especificidad del
70%. Han sido ampliamente utilizados en estudios clínicos y de investigación
clínica.
Sin embargo, en la actualidad, 27 años después, esos criterios
requieren una revisión. Por lo tanto, el National Institute on Aging y la
Alzheimer’s Association encargaron a un grupo de trabajo la tarea de revisar
los criterios de 1984 para el diagnóstico de la demencia causada por la EA
(DEA).
El conocimiento que se posee de las manifestaciones clínicas y la
biología de la EA ha aumentado considerablemente. Las características de los
criterios originales que requirieron la revisión son las siguientes:
- La histopatología de la EA
(o sucedáneos de esta patología) puede hallarse en un amplio espectro clínico
(individuos cognitivamente normales, con deterioro cognitivo leve y con
demencia).En este artículo los autores utilizan el término proceso
fisiopatológico de la EA para abarcar las alteraciones biológicas
premortem que preceden al diagnóstico neuropatológico postmortem de EA
como así su sustrato neuropatológico. La DEA se refiere al síndrome
clínico que surge como consecuencia del proceso fisiopatológico de la EA.
- La falta de reconocimiento
de las características distintivas de otras condiciones demenciales que
ocurren en una población igualmente envejecida, las cuales no eran por
completo reconocidas décadas atrás. Por ejemplo, se han caracterizado muy
bien la demencia con cuerpos de Lewy, la demencia vascular, la demencia
frontotemporal variante conductual y la afasia progresiva primaria.
- La falta de inclusión en la
toma de decisiones de los resultados de las imágenes por resonancia
magnética (IRM), tomografía por emisión de positrones (PET) y análisis del
líquido cefalorraquídeo (LCR) (que aquí serán referidos como
biomarcadores). El esfuerzo inicial para incorporar los biomarcadores para
el diagnóstico de DEA y el trastorno cognitivo leve requiere ser completado
con un abordaje más exhaustivo del proceso diagnóstico.
- Considerar que el deterioro
de la memoria siempre es el déficit cognitivo primario en todos los
pacientes con DEA. La experiencia ha demostrado que existen varias
presentaciones del proceso fisiopatológico de la EA que no tienen
alteración de la memoria, siendo una de las más comunes el síndrome de
atrofia cortical posterior y el síndrome de afasia progresiva logopénica
primaria.
- La falta de información
acerca de la genética de la EA. Las mutaciones de 3 genes––proteína
precursora amiloidea, presenilina 1 y, presenilina 2––son responsables del
inicio precoz de la EA hereditaria autosómica dominante.
- Los puntos de corte para la
edad propuestos para el diagnóstico de la DEA. Los trabajos realizados en
las décadas pasadas han establecido que la DEA en las personas <40
años, aunque rara, no difiere en su fisiopatología de la que aparece en
las personas de más edad. La DEA en los ancianos >90 años también es
parte del mismo espectro que las personas más jóvenes, aun cuando sus
correlaciones clínicopatológicas están atenuadas
- La extrema heterogeneidad de
la categoría DEA “posible”, incluyendo al grupo de pacientes que ahora
podría recibir el diagnóstico de deterioro cognitivo leve.
El objetivo del comité fue revisar los criterios para el diagnóstico de
la DEA, es decir, la demencia secundaria a la fisiopatología de la EA. Su
primera intención fue revisar los criterios NINDS–ADRDA para luego
actualizarlos, con la incorporación de las modernas innovaciones en la clínica,
las imágenes y los análisis de laboratorio. En primer lugar su propósito fue:
1) establecer criterios para todas las causas de demencia y, 2) establecer los
criterios para la DEA.
Los autores se fijaron el objetivo de asegurar que los criterios
revisados serían lo suficientemente flexibles como para ser utilizados tanto
por los médicos generales sin acceso a pruebas neuropsicológicas, imágenes
avanzadas y determinaciones del LCR, como por los investigadores especializados
que están trabajando en investigación o en estudios clínicos, los que sí tienen
a su disposición esas mediciones.
2. Criterios para todas las causas de
demencia: criterio clínico básico
En esta sección se da una idea general de los criterios clínicos básicos
para ser usados en todos los contextos clínicos. Debido a que existen muchas
causas de demencia, los autores primero perfilaron los criterios para todas las
causas de demencia. Se pretende que el diagnóstico de demencia abarque todo el
espectro de gravedad, desde la demencia más leve hasta la más grave. (La
metodología para estadificar la gravedad de la demencia va más allá de lo
encargado al comité). Se diagnostica demencia cuando aparecen síntomas
cognitivos o conductuales (neuropsiquiátricos que:
- Interfieren con la capacidad
para desempeñarse en el trabajo o en una actividad habitual.
- Representa una declinación
de los niveles previos de funcionamiento y operatividad.
- No está explicada por el
delirio o un trastorno psiquiátrico mayor.
- El deterioro cognitivo es detectado
y diagnosticado a través de una combinación de 1) la historia tomada del
paciente y un informante allegado y, 2) una evaluación cognitiva objetiva,
ya sea mediante un examen del estado mental a la “cabecera del paciente” o
por pruebas neuropsicológicas. Estas pruebas deben realizarse cuando la
historia clínica y el examen del estado mental a la cabecera del paciente
no brindan un diagnóstico confiable.
- El deterioro cognitivo o
conductual comprende un mínimo de 2 de los siguientes dominios:
- a) Deterioro de la
capacidad para adquirir y recordar información nueva––síntomas que
incluyen: preguntas o conversaciones repetitivas, extravío de objetos
personales, olvido de eventos o citas, se pierde en un camino conocido.
- b) Deterioro del
razonamiento y del manejo de tareas complejas, falta de criterio––los
síntomas incluyen: mala comprensión de los riesgos de seguridad,
incapacidad para manejar las finanzas, poca capacidad para tomar
decisiones, incapacidad para planificar actividades complejas o secuenciales.
- c) Deterioro de las
habilidades visoespaciales—los síntomas incluyen: incapacidad para
reconocer las caras o los objetos comunes o para encontrar objetos en
visión directa a pesar de poseer una buena agudeza visual, incapacidad
para operar implementos simples, y orientar la ropa en el cuerpo.
- d) Deterioro de las
funciones lingüísticas (hablar, leer, escribir)—los síntomas incluyen:
dificultad para pensar en palabras comunes mientras habla, vacilaciones;
errores de lenguaje, ortografía y escritura.
- e) Cambios de
personalidad, conducta o comportamiento––los síntomas incluyen:
fluctuaciones del humor inusuales como agitación, deterioro de la
motivación, falta de iniciativa, apatía, pérdida de la coherencia,
aislamiento social, disminución del interés en las actividades previas,
pérdida de la empatía, conducta impulsiva u obsesiva, inconducta social,
La diferenciación de la demencia del trastorno cognitivo leve descansa
en determinar si existe o no una interferencia importante en la capacidad para
desempeñarse en el trabajo o en las actividades de la vida diaria. Esto es
inherentemente un juicio clínico realizado por un médico experto, basado en las
circunstancias individuales del paciente y la descripción de los asuntos
diarios del paciente obtenida a partir del mismo paciente y de un
informante interiorizado de sus problemas.
3. Clasificación propuesta para los
criterios de la demencia causada por la enfermedad de Alzheimer
Para clasificar la DEA se propone la siguiente terminología: 1) DEA
probable, 2) DEA posible, 3) demencia con evidencia de proceso fisiopatológico
de la EA. Las dos primeras se pueden usar en todos los contextos clínicos. La
tercera se usa actualmente en investigación.
4. Demencia causada por la enfermedad
de Alzheimer probable: criterios clínicos básicos
4.1. El diagnóstico de demencia causada
por enfermedad de Alzheimer probable se hace cuando el paciente:
1. Cumple con los criterios de demencia antes descritos, y además
presenta las siguientes características:
A. Comienzo insidioso. Los síntomas tienen un comienzo gradual durante meses o años y no son súbitos ni aparecen en horas o días;
B. La historia muestra claramente un empeoramiento de la cognición, tanto por los informes como por la observación y,
C. Las deficiencias cognitivas iniciales y más prominentes son evidentes en la historia y el examen físico, en una de las siguientes categorías:
a) Presentación amnésica: es el síndrome de presentación más común de la DEA. Los déficits incluyen el deterioro del aprendizaje y el recuerdo de la información adquirida recientemente. También debe haber evidencia de disfunción cognitiva en al menos uno de los siguientes dominios cognitivos.
b) Presentación no amnésica:
• Lenguaje: la deficiencia más notable se caracteriza porque el paciente busca las palabras, pero también hay deficiencias en otras áreas cognitivas.
• Visoespacial: la deficiencia más destacada es en la cognición espacial, incluyendo la agnosia de objetos, el reconocimiento facial alterado, la simultagnosia y la alexia. Hay déficits en otros dominios cognitivos.
• Disfunción ejecutiva: las deficiencias más importantes se notan en el razonamiento, el juicio y la resolución de problemas. Existen deficiencias en otros dominios cognitivos.
D. El diagnóstico de DEA probable no debe aplicarse cuando hay evidencia de (a) enfermedad cerebrovascular concomitante importante, definida por el antecedente de un accidente cerebrovascular temporalmente relacionado con el comienzo o el empeoramiento del trastorno cognitivo o la presencia de infartos múltiples o hiperintensidad marcada en la sustancia blanca, b) características básicas de la demencia con cuerpos de Lewy, diferentes de la demencia, c) características marcadas de demencia frontotemporal variante conductual; d) características marcadas de afasia progresiva primaria variante semántica, afasia progresiva primaria variante/agramática, e) evidencia de otra enfermedad neurológica concurrente, activa o una comorbilidad médica no neurológica o el uso de medicamentos que podrían tener un efecto importante sobre la cognición.
A. Comienzo insidioso. Los síntomas tienen un comienzo gradual durante meses o años y no son súbitos ni aparecen en horas o días;
B. La historia muestra claramente un empeoramiento de la cognición, tanto por los informes como por la observación y,
C. Las deficiencias cognitivas iniciales y más prominentes son evidentes en la historia y el examen físico, en una de las siguientes categorías:
a) Presentación amnésica: es el síndrome de presentación más común de la DEA. Los déficits incluyen el deterioro del aprendizaje y el recuerdo de la información adquirida recientemente. También debe haber evidencia de disfunción cognitiva en al menos uno de los siguientes dominios cognitivos.
b) Presentación no amnésica:
• Lenguaje: la deficiencia más notable se caracteriza porque el paciente busca las palabras, pero también hay deficiencias en otras áreas cognitivas.
• Visoespacial: la deficiencia más destacada es en la cognición espacial, incluyendo la agnosia de objetos, el reconocimiento facial alterado, la simultagnosia y la alexia. Hay déficits en otros dominios cognitivos.
• Disfunción ejecutiva: las deficiencias más importantes se notan en el razonamiento, el juicio y la resolución de problemas. Existen deficiencias en otros dominios cognitivos.
D. El diagnóstico de DEA probable no debe aplicarse cuando hay evidencia de (a) enfermedad cerebrovascular concomitante importante, definida por el antecedente de un accidente cerebrovascular temporalmente relacionado con el comienzo o el empeoramiento del trastorno cognitivo o la presencia de infartos múltiples o hiperintensidad marcada en la sustancia blanca, b) características básicas de la demencia con cuerpos de Lewy, diferentes de la demencia, c) características marcadas de demencia frontotemporal variante conductual; d) características marcadas de afasia progresiva primaria variante semántica, afasia progresiva primaria variante/agramática, e) evidencia de otra enfermedad neurológica concurrente, activa o una comorbilidad médica no neurológica o el uso de medicamentos que podrían tener un efecto importante sobre la cognición.
Nota: Todos los
pacientes que cumplen con los criterios de “EA probable”
cumplirían con los criterios actuales de DEA probable.
cumplirían con los criterios actuales de DEA probable.
4.2. Demencia causada por la enfermedad
de Alzheimer probable con un nivel elevado de certeza
4.2.1. Demencia causada por la
enfermedad de Alzheimer probable con declinación documentada
En las personas que cumplen con el criterio clínico básico de DEA probable, la declinación cognitiva documentada aumenta la certeza de que la afección representa un proceso patológico activamente evolutivo pero no aumenta específicamente la certeza de que ese proceso corresponda a la fisiopatología de la EA.
La DEA probable con declinación documentada se define como la evidencia de una declinación cognitiva progresiva en las evaluaciones subsiguientes basadas en los datos que brinca el informante y las pruebas cognitivas realizadas en el contexto de una evaluación neuropsicológica formal o de exámenes estandarizados del estado mental.
En las personas que cumplen con el criterio clínico básico de DEA probable, la declinación cognitiva documentada aumenta la certeza de que la afección representa un proceso patológico activamente evolutivo pero no aumenta específicamente la certeza de que ese proceso corresponda a la fisiopatología de la EA.
La DEA probable con declinación documentada se define como la evidencia de una declinación cognitiva progresiva en las evaluaciones subsiguientes basadas en los datos que brinca el informante y las pruebas cognitivas realizadas en el contexto de una evaluación neuropsicológica formal o de exámenes estandarizados del estado mental.
4.2.2. Demencia causada por la
enfermedad de Alzheimer probable en un portador de una mutación genética
causante de enfermedad de Alzheimer.
En las personas que cumplen con el criterio clínico básico de DEA probable, la evidencia de una mutación genética causal (en APP, PSEN1o PSEN2) aumenta la certeza de que la condición está causada por la EA. El grupo de estudio notó que la presencia del alelo ε4 del gen de la apolipoproteína E no fue suficientemente específica para ser considerada en esta categoría.
En las personas que cumplen con el criterio clínico básico de DEA probable, la evidencia de una mutación genética causal (en APP, PSEN1o PSEN2) aumenta la certeza de que la condición está causada por la EA. El grupo de estudio notó que la presencia del alelo ε4 del gen de la apolipoproteína E no fue suficientemente específica para ser considerada en esta categoría.
5. Demencia causada por la enfermedad
de Alzheimer posible: criterios clínicos básicos
Para este diagnóstico se deben cumplir las siguientes circunstancias:
Para este diagnóstico se deben cumplir las siguientes circunstancias:
5.1. Evolución atípica
La evolución atípica cumple con el criterio clínico básico en cuanto a
la naturaleza de la deficiencia cognitiva de la DEA, pero el deterioro
cognitivo tiene un comienzo súbito, o los antecedentes o la documentación
objetiva de la declinación progresiva son insuficientes
5.2. Presentación etiológicamente mixta
5.2. Presentación etiológicamente mixta
Esta presentación cumple con todos los criterios básicos de la DEA pero
tienen evidencia de a) enfermedad cerebrovascular concomitante, definida por el
antecedente de accidente cerebrovascular temporalmente relacionado con el
comienzo o el empeoramiento del deterioro cognitivo, o la presencia de infartos
múltiples o diseminados o una carga de hiperintensidad marcada en la sustancia blanca,
b) manifestaciones de demencia con cuerpos de Lewy diferentes de la demencia,
c) evidencia de otra enfermedad neurológica o comorbilidad médica no
neurológica o uso de medicamentos que podrían tener un efecto importante sobre
la cognición
Nota: un diagnóstico de “EA posible” basado en los criterios de
NINCDS-ADRDA de 1984 jpodría no necesariamente cumplir con los criterios
actuales de DEA posible. Estos pacientes necesitarían ser evaluados nuevamente.
6. Demencia causada por la enfermedad
de Alzheimer probable con evidencia de proceso fisiopatológico de enfermedad de
Alzheimer
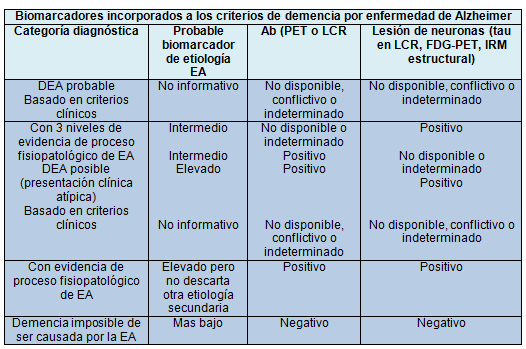
Los principales biomarcadores de EA que han sido
ampliamente investigados en este tiempo pueden dividirse en 2 clases, según su biología.
Los biomarcadores de la deposición de la proteína amiloide ß (Aß) son: el nivel
bajo de Aß42 en el LCR y las imágenes positivas para amiloide en la PET. La
segunda categoría corresponde a los biomarcadores de degeneración o de lesión
de las neuronas corriente abajo.
Los 3 biomarcadores principales en esta categoría son la tau elevada en
el LCR, tanto la tau total como la fosforilada; disminución de la recaptación
de la 18-fluorodesoxiglucosa (FDG) en la corteza temporoparietal, en las
imágenes de la PET y, la atrofia desproporcionada del lóbulo temporal medial,
basal y lateral y la corteza parietal medial en la IRM. En este estudio,
la tau total y la fosforilada son consideradas equivalentes, aunque esta última
puede tener mayor especificidad para la EA que para otras enfermedades
demenciales.
En las personas que cumplen con los criterios clínicos básicos de DEA
probable, la evidencia dada por los biomarcadores puede aumentar la certeza de
que la base del síndrome demencial clínico es el proceso fisiopatológico de la
EA. Sin embargo, por ahora, los autores no aconsejan el uso de los
biomarcadores con fines diagnósticos rutinarios.
Se invocan varias razones para esta limitación:
1) el criterio clínico básico brinda una muy buena seguridad diagnóstica
y es útil en la mayoría de los pacientes.
2) se requiere más investigación para asegurar que los criterios que
incluyen el uso de biomarcadores han sido elegidos apropiadamente.
3) hay poca estandarización de los biomarcadores entre un sitio y otro
4) el acceso a los biomarcadores es diferente en distintas comunidades.
En la actualidad, el uso de biomarcadores para aumentar la certeza del
proceso fisiopatológico de la EA puede ser útil en 3 circunstancias: estudios
de investigación, trabajos clínicos y como una herramienta clínica optativa
para ser usada cuando está disponible y cuando el médico lo considera
apropiado.
Los resultados de las pruebas de biomarcadores pueden clasificarse en 3
categorías—claramente positivo, claramente negativo e indeterminado. Los
autores imaginan que la aplicación de los biomarcadores para el proceso
fisiopatológico de la EA operarían como se describe en la siguiente tabla.
7. Demencia causada por la enfermedad
de Alzheimer posible con evidencia de proceso fisiopatológico de enfermedad de
Alzheimer
Esta categoría es para las personas que cumplen con los criterios
clínicos de DEA pero que presentan biomarcadores del proceso fisiopatológico de
la EA o cumplen con los criterios neuropatológicos de la EA. Se dan como
ejemplo las personas que cumplen con los criterios clínicos de demencia con
cuerpos de Lewy o para un subtipo de degeneración lobar frontotemporal, pero
que tienen un biomarcador de EA positivo o los hallazgos de la autopsia cumplen
con los criterios anatomopatológicos de EA.
Los autores mencionan que ambas categorías de biomarcadores deben ser
positivas para un individuo que se presenta clínicamente con un fenotipo no EA
o cumple con los criterios de EA posible. Se trata de un enfoque conservador
que puede cambiar a medida que se obtenga más información acerca de los
resultados a largo plazo de las diferentes combinaciones de resultados de los
biomarcadores. Un diagnóstico de DEA posible con evidencia de proceso
fisiopatológico de EA no descarta la posibilidad de que también exista una
segunda condición fisiopatológica.
8. Consideraciones relacionadas con la
incorporación de biomarcadores a los criterios para la demencia causada por la
enfermedad de Alzheimer
En las fases preclínica y de deterioro cognitivo leve del proceso
fisiopatológico de la EA, la DEA es parte de un continuum de fenómenos clínicos
o biológicos. Esta demencia es fundamentalmente un diagnóstico clínico. Para
hacer el diagnóstico de DEA, primero se debe hacer el diagnóstico de demencia.
De acuerdo con su naturaleza, los biomarcadores del LCR consisten en una
interpretación cuantitativa que surge de la comparación con estándares
normativos. Los biomarcadores en las imágenes pueden ser interpretados en forma
cuantitativa o cualitativa. En muchos casos, los resultados son claramente
normales o anormales. En estos casos, una interpretación cualitativa “positiva”
identificará de manera inequívoca el hallazgo que implica la presencia de un
proceso fisiopatológico de la EA, como así un hallazgo negativo indica
inequívocamente la ausencia de dicho proceso. Sin embargo, algunos casos tienen
resultados ambiguos o indeterminados, lo que es inevitable dado que los
biomarcadores son mediciones cambiantes, y la denominación diagnóstica de
“positivo” o “negativo” requiere que los valores de corte sean aplicados para
un fenómeno biológico continuo.
Aunque existen métodos cuantitativos y objetivos sofisticados para el
análisis de las imágenes, en la actualidad, faltan estándares aceptados para el
análisis cuantitativo de los signos de EA en las imágenes. La práctica clínica
estándar con imágenes diagnósticas es de naturaliza cualitativa. Por lo tanto,
la cuantificación de biomarcadores en estos estudios debe basarse en los
estándares específicos de los laboratorios locales. Lo mismo cabe para los
biomarcadores del LCR, aunque hay más avances en estos biomarcadores que en los
de las imágenes. Las técnicas analíticas cuantitativas están evolucionando, y
lo seguirán haciendo por algún tiempo. Por lo tanto, el uso práctico de los
biomarcadores debe guiarse por la mejor práctica dentro de los contextos
específicos de cada laboratorio, hasta que se haya completado la
estandarización.
Se ha descrito una secuencia de eventos en el proceso fisiopatológico,
apareciendo primero la anormalidad de la Aß seguida de la aparición de
biomarcadores de lesión de las neuronas corriente abajo. Esto podría implicar
una clasificación jerárquica de los biomarcadores Aß por encima de los biomarcadores
de lesión de las neuronas corriente abajo con propósitos diagnósticos. Sin
embargo, en este momento, la confiabilidad de tal esquema jerárquico no ha sido
suficientemente establecida para ser usado en la DEA.
Dado el número de diferentes biomarcadores de EA, es inevitable la
existencia de diferentes combinaciones de resultados. Por ejemplo, un individuo
podría tener un biomarcador Aß positivo y de lesión de neuronas negativo, o una
PET con FDG positivo y tau negativa, etc. Al presente, los datos son
insuficientes para recomendar un esquema que arbitre entre todas las diferentes
combinaciones de biomarcadores. Se requieren más estudios para priorizar los
biomarcadores y determinar su valor y validez en la práctica y en el contexto
de las investigaciones.
9. Demencia causada por la enfermedad
de Alzheimer fisiopatológicamente probada
Este diagnóstico tendría lugar si el paciente cumple con los criterios
clínicos y cognitivos para la DEA y el examen neuropatológico, y usando
criterios ampliamente aceptados se muestra la presencia de la patología de la
EA.
10. Demencia con imposibilidad de estar
causada por la enfermedad de Alzheimer
- No cumple con los criterios
clínicos de DEA.
- a. Independientemente del
cumplimiento de los criterios clínicos para DEA probable o
posible, hay suficiente evidencia de un diagnóstico
alternativo como la demencia por HIV, la demencia de la enfermedad de
Huntington u otras que raramente, si es que se producen, se superponen con
la EA.
b. Independientemente de cumplir con los criterios clínicos para la demencia causada por la EA posible, los biomarcadores Aß como los de lesión de las neuronas son negativos.


Mi nombre es Hoover, mi hija de 18 años, Tricia, fue diagnosticada de herpes hace 3 años. Desde entonces, hemos estado yendo de un hospital a otro. Probamos todo tipo de píldoras, pero todos los esfuerzos para deshacernos del virus fueron inútiles. Las ampollas siguieron reapareciendo después de algunos meses. Mi hija estaba usando tabletas de 200 mg de aciclovir. 2 tabletas cada 6 horas y crema de fusitina 15 gramos. y H5 POT. Permanganato con agua para aplicar 2 veces al día, pero todos aún no muestran resultados. Así que estuve en Internet hace unos meses, buscando cualquier otro medio para salvar a mi único hijo. justo entonces, me encontré con un comentario sobre el tratamiento a base de hierbas dr imoloa y decidí probarlo. Me puse en contacto con él y él preparó algunas hierbas y me lo envió junto con pautas sobre cómo usar las hierbas a través del servicio de mensajería de DHL. mi hija lo usó según las indicaciones del Dr. imoloa y en menos de 14 días, mi hija recuperó su salud. Debe comunicarse con el Dr. imoloa hoy directamente en su dirección de correo electrónico para cualquier tipo de desafío de salud; enfermedad de lupus, úlcera bucal, cáncer de boca, dolor corporal, fiebre, hepatitis ABC, sífilis, diarrea, VIH / SIDA, enfermedad de Huntington, acné de espalda, insuficiencia renal crónica, enfermedad de addison, dolor crónico, enfermedad de Crohn, fibrosis quística, fibromialgia, inflamatorio Enfermedad intestinal, enfermedad fúngica de las uñas, enfermedad de Lyme, enfermedad de Celia, linfoma, depresión mayor, melanoma maligno, manía, melorostostis, enfermedad de Meniere, mucopolisacaridosis, esclerosis múltiple, distrofia muscular, artritis reumatoide, enfermedad de Alzheimer, enfermedad de Parkison, cáncer vaginal, epilepsia, Trastornos de ansiedad, enfermedad autoinmune, dolor de espalda, esguince de espalda, trastorno bipolar, tumor cerebral, maligno, bruxismo, bulimia, enfermedad del disco cervical, enfermedad cardiovascular, neoplasias, enfermedad respiratoria crónica, trastorno mental y conductual, fibrosis quística, hipertensión, diabetes, asma , Mediat autoinmune inflamatorio artritis ed. enfermedad renal crónica, enfermedad inflamatoria de las articulaciones, impotencia, espectro de alcohol feta, trastorno distímico, eccema, tuberculosis, síndrome de fatiga crónica, estreñimiento, enfermedad inflamatoria intestinal. y muchos más; comuníquese con él por correo electrónico: drimolaherbalmademedicine@gmail.com./ también por whatssap- + 2347081986098.
ResponderEliminar