Para interpretar los gases en sangre es necesaria la evaluación sistemática de la oxigenación, el pH, el bicarbonato estándar (sHCO3 −) y el exceso de bases, la presión parcial de anhídrido carbónico (PaCO2), y otras sustancias.
Dres. Cowley NJ, Owen A, Bion JFBMJ 2013;346:f16
Interpretación de los resultados de los gases en sangre
Un paciente de 69 años hospitalizado en la sala de cirugía se encuentra adormilado y disneico. Fue sometido a una gran resección intestinal el día anterior, tiene antecedentes de diabetes tipo 2 y es fumador. En el examen físico, su presión arterial es 104/65 mm Hg, la frecuencia cardíaca 132 latidos/min e irregular y la frecuencia respiratoria es 22/min; la saturación de oxígeno con oximetría de pulso es del 94% con aporte de oxígeno a través de una mascarilla tipo Venturi 40%. Tiene confusión leve y se queja de dolor abdominal a pesar de estar empleando analgesia autocontrolada con morfina. La auscultación pulmonar es normal.
¿Cuál debe ser el siguiente estudio?
Se toma una muestra de sangre para analizar los gases en sangre arterial a fin de orientar el diagnóstico y el tratamiento inicial. (Véanse los resultados en la tabla). Tras una breve anamnesis y examen físico es importante el enfoque sistemático al interpretar los resultados de los gases en sangre. Los pasos a seguir son los siguientes:
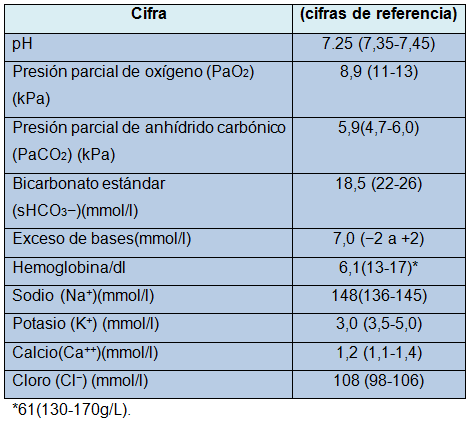
Tabla Informe de los gases en sangre del paciente
1: Evaluar la oxigenación
La tensión de oxígeno arterial (PaO2) es la presión parcial de oxígeno en sangre arterial. La relación entre la PaO2 y la concentración de oxígeno inspirado expresada como una fracción (FiO2) se denomina índice PaO2/FiO2 o índice P/F. Es útil para determinar la presencia y la gravedad de la deficiencia del intercambio alveolar de gases.
Las determinaciones de la FiO2 basadas sobre el flujo de oxígeno a través de una mascarilla facial común, raras veces son exactas. La FiO2 varía según el dispositivo de oxigenación empleado, la presencia de reservorio y el flujo inspiratorio del paciente. Cabe esperar que el índice P/F de una persona sana sea superior a 50. Valores inferiores indican deficiencia del intercambio gaseoso. Los pacientes con lesión pulmonar aguda o síndrome de dificultad respiratoria aguda tienen valores inferiores a 40 y 26,7 respectivamente.
La PaO2 en nuestro paciente (8.9kPa) es inferior a lo normal, pero como no está respirando aire ambiente, sino oxígeno complementario, indica una alteración significativa de la captación de oxígeno, probablemente debido a cortocircuito intrapulmonar. El cortocircuito intrapulmonar se produce cuando zonas del pulmón son reperfundidas sin ventilación adecuada, por ejemplo tras la atelectasia, la consolidación, la acumulación de líquido o la inflamación aguda del tejido pulmonar. En el cálculo de este índice P/F, la concentración de oxígeno inspirado está determinada por la mascarilla tipo Venturi (en este caso 0,4). Su índice P/F se calcula como (8,9/0,4 = 22,3) e indica una notable alteración del intercambio gaseoso. Se debe recordar que la determinación de la saturación de oxígeno mediante la oximetría de pulso estándar y algunos analizadores de gases puede tener resultados engañosos. La saturación de oxígeno está falsamente aumentada en la intoxicación por monóxido de carbono (que produce carboxihemoglobina) y disminuida en la metahemoglobinemia, causada por diversos fármacos o toxinas, como los fertilizantes a base de nitratos, algunos anestésicos locales y las sulfamidas. Es difícil distinguir estos trastornos por la clínica. Los analizadores que emplean la oximetría para analizar la saturación de oxígeno de la hemoglobina pueden indicar la concentración de carboxihemoglobina y metahemoglobina.
2: Medir el pH
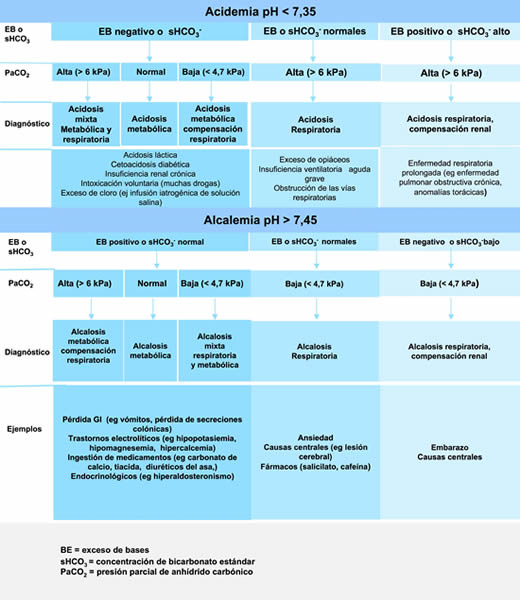
El pH habitualmente se mantiene dentro de un margen estrecho de 7.35-7,45. Un pequeño cambio del pH producirá un gran cambio en la concentración de hidrogeniones. Nuestro paciente sufre acidosis ( pH de 7,25) o, más exactamente, acidemia (pH sanguíneo anormalmente bajo). En algunos casos un trastorno ácido-base subyacente puede ser enmascarado por mecanismos compensatorios que normalizan el pH, llamados acidosis o alcalosis compensada.
3: Determinar el bicarbonato estándar (sHCO3−) y el exceso de bases
La mayoría de los analizadores de gases en sangre calculan los valores para el bicarbonato estándar (sHCO3 −) y el exceso de bases. Estos valores son especialmente útiles cuando la causa del trastorno ácido-base tiene componentes tanto metabólicos como respiratorios. El programa informático del analizador elimina la contribución de cualquier trastorno ácido-base respiratorio a la concentración de HCO3 – y al exceso de bases y ajusta el anhídrido carbónico al valor normal de 5,3kPa. En la acidosis metabólica, cabría esperar una disminución de la concentración de sHCO3−, y un exceso de bases más fuertemente negativo (llamado déficit de bases). En el paciente de nuestro ejemplo, la acidosis probablemente es metabólica, dada la concentración de sHCO3 – de 18,5 mmol/l y el exceso de bases negativo de −7,0 mmol/l. Los valores normales de bicarbonato estándar sHCO3 – y el exceso de bases descartan un trastorno ácido-base metabólico. El aumento de la concentración de sHCO3 – y el exceso de bases positivo indican alcalosis metabólica.
La acidosis metabólica se puede caracterizar más si se determina la brecha aniónica a partir de la información de los gases en sangre. La brecha aniónica es la diferencia entre los aniones y los cationes que se miden como (Na+ ,K +,Cl−,y HCO3−),calculada con la fórmula:((Na + )+(K +))−((Cl−) +(HCO3−). El aumento sobre el valor normal de 10 mmol/l indica exceso de aniones no medidos, responsables de la acidosis subyacente. Sus causas comprenden la acidosis láctica, la cetoacidosis, la insuficiencia renal y las toxinas. Muchos analizadores de gases en sangre pueden detectar el lactato, una de las causas más frecuentes de acidosis con aumento de la brecha aniónica, en general causada por perfusión orgánica inadecuada. Las tendencias en las concentraciones de lactato son útiles para orientar la respuesta al tratamiento. La acidosis metabólica con brecha aniónica normal habitualmente se acompaña de hipercloremia. Las causas de ésta son la infusión salina iatrogénica, así como la pérdida gastrointestinal de bicarbonato debido a diarrea o la pérdida renal de bicarbonato (como en la acidosis tubular renal tipo I y II).
4: Determinar la presión parcial arterial de anhídrido carbónico (PaCO2)
A continuación, se debe determinar la presión parcial arterial de anhídrido carbónico (PaCO2) a fin de identificar algún componente ventilatorio en el trastorno ácido-base. El aumento de la PaCO2 contribuirá a la acidosis y su disminución a la alcalosis. En nuestro paciente la PaCO2 no está aumentada, es decir que el origen de la acidosis no es respiratorio. Si el impulso respiratorio fuera normal, cabría esperar hipocarbia compensatoria.
No obstante, la PaCO2 del paciente (5,9kPa) está en el límite superior de lo normal, lo que indica una respuesta ventilatoria inadecuada, que podría ser causada por la analgesia con opioides, junto con su enfermedad pulmonar obstructiva crónica, el intenso dolor abdominal que le corta la respiración, o la insuficiencia ventilatoria incipiente.
Entonces, nuestro paciente sufre acidosis metabólica sin compensación respiratoria. La PaO2 normal o la oximetría de pulso normal, no descartan la insuficiencia respiratoria, sobre todo porque recibe oxígeno complementario. La PaCO2 inesperadamente alta es un marcador más sensible de insuficiencia ventilatoria que la oximetría de pulso o la PaO2, especialmente cuando el paciente recibe oxígeno, ya que tiene estrecha relación con la profundidad y la frecuencia respiratoria.
5: Evaluar otras sustanciasMuchos analizadores de gases en sangre en el lugar de atención actualmente pueden evaluar los electrólitos, la hemoglobina, la glucosa y el lactato. Esta información, de la que se puede disponer rápidamente ayudará al diagnóstico y orientará el tratamiento inicial.
El paciente tiene hipopotasiemia (potasio 3,0 mmol/l). Esto probablemente precipitó la fibrilación auricular, que deteriorará su gasto cardíaco. Su hemoglobina es baja (6.0g/dl o 60g/l); la acidosis metabólica puede haber sido causada por una hemorragia oculta con llegada insuficiente de oxígeno a los tejidos. Esto es especialmente riesgoso en el posoperatorio, cuando la demanda de oxígeno está aumentada.
6: Reevaluar
Después de iniciar el tratamiento se debe reevaluar periódicamente al paciente. Un nuevo análisis de los gases en sangre puede demostrar la respuesta terapéutica y orientar el tratamiento ulterior. Se debe considerar la inserción de un catéter arterial para obtener nuevas muestras y evitar así múltiples punciones.
ExactitudCon los adelantos técnicos, dos tercios de los errores en el análisis de los gases en sangre en el lugar de la atención son actualmente atribuibles a los médicos. Es esencial prestar atención a la técnica para obtener la muestra de sangre y el procesamiento de ésta. Si resulta difícil obtener una muestra de sangre arterial, la sangre venosa (extraída sin torniquete) es adecuada para todos los análisis excepto la PaO2, pero se debe señalar que se trata de sangre venosa para evitar confusión en la interpretación.
Evolución
El paciente recibió analgesia suficiente como para poder respirar mejor y se lo controló cuidadosamente en busca de signos de hemorragia. Recibió tratamiento con líquidos y una transfusión de sangre y ambos aumentaron la potasiemia. Este tratamiento mejoró su trastorno ácido-base y volvió espontáneamente al ritmo sinusal.














 19) with immunocompromising conditions (in addition to the pneumococcal polysaccharide vaccine, or PPSV23).
19) with immunocompromising conditions (in addition to the pneumococcal polysaccharide vaccine, or PPSV23).
